
Votre médecin vous a proposé une intervention nommée hystérectomie. Cet article a pour but de renforcer les informations qui vous ont été apportées oralement par le médecin afin de vous expliquer les principes, les avantages et les inconvénients potentiels de l’opération qu’il vous a conseillée
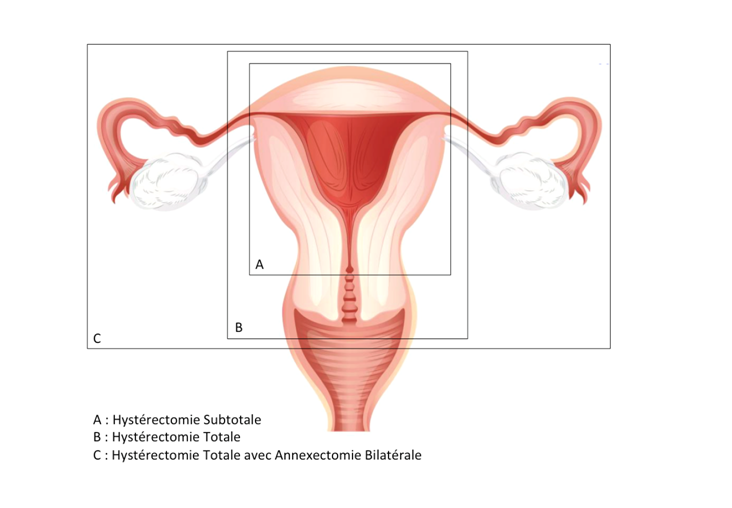
L’hystérectomie vaginale se pratique par les voies naturelles et ne comporte pas d’incision cutanée. Parfois cependant, pour faciliter certains temps opératoires, il peut être nécessaire d’avoir recours à une cœlioscopie. Il existe différents types d’hystérectomie vaginale :
• Hystérectomie totale où le col et le corps de l’utérus sont retirés ;
• Hystérectomie avec annexectomie (ablation du ou des ovaires ainsi que des trompes dans le même temps).
Le type d’hystérectomie dépendra de circonstances personnelles et sera discuté avec votre chirurgien avant l’opération.
Avant l’opération une consultation pré-anesthésie doit être réalisée systématiquement.
Le plus souvent vous serez hospitalisée la veille ou le jour même de l’intervention.
Après une prémédication vous serez conduite au bloc opératoire.
Une perfusion sera mise en place puis l’anesthésie sera réalisée.
L’anesthésie sera, selon votre souhait et la proposition de l’anesthésiste, une anesthésie loco-régionale type péridurale ou générale surtout si une cœlioscopie était envisagée en association.
La plaie vaginale est généralement fermée par des fils résorbables et ne nécessitera pas de soins particuliers.
En cas de cœlioscopie, 2 ou 3 petites incisions abdominales de 0,5 cm bénéficieront d’un point de suture au fil résorbable.
De façon exceptionnelle un petit drain, ressortant par l’abdomen ou par le vagin, pourra être laissé en place 24 à 48 heures.
Certains chirurgiens laissent une mèche de gaze dans le vagin pour 24 heures afin de réduire le risque de saignement.
Après l’opération vous passerez en salle de surveillance postinterventionnelle avant de retourner dans votre chambre.
La plupart des anesthésies modernes sont courtes.
L’effet est court et vous ne devriez pas avoir d’effets secondaires importants.
Pendant les 24 premières heures vous pouvez vous sentir un peu plus endormie que d’habitude et votre jugement peut être amoindri.
Il est possible qu’après votre intervention vous ayez une sonde urinaire durant quelques heures, voire 24 heures, mais la plupart du temps il n’y en aura pas.
Il vous sera conseillé de mettre des bas de contention les premiers jours tant que vous n’avez pas retrouvé une mobilité normale. Par ailleurs, vous pouvez déplacer le pied par des mouvements circulaires pendant environ 30 secondes plusieurs fois dans la journée tant que vous êtes alitée.
Vous pourrez recevoir également des injections quotidiennes d’un agent anticoagulant pour une durée pouvant aller jusqu’à une dizaine de jours selon les cas qui seront discutés avec l’anesthésiste.
Dès que vous pourrez boire à nouveau et après quelques gaz, votre perfusion vous sera retirée puis vous pourrez manger légerement.
Les premiers jours après votre intervention et après votre retour à domicile, il est possible que vous ayez besoin d’antalgiques afin de diminuer les douleurs que vous pourriez éprouver.
Afin d’éviter la constipation qui pourrait également entraîner des douleurs, nous vous conseillons de manger des fruits et des fibres.
Votre transit digestif peut être quelque peu retardé ou ralenti ce qui est source d’inconfort voire de douleurs qui seront passagères.
Vous pourrez prendre une douche dès le lendemain. Les bains devront être évités durant 3 semaines.
La durée d’hospitalisation est brève, de 1 à 4 jours selon les cas.
Il se peut même que l’intervention se fasse dans le cadre de la chirurgie ambulatoire dans certains cas bien précis.
Vous pourrez pendant quelques jours, voire 1 à 2 semaines, être encore fatiguée. Cela peut être dû au stress et aux effets anesthésiques éventuels. La récupération sera d’autant plus rapide que vous serez active.
Vous pouvez vous attendre à avoir des saignements pendant 1 à 2 semaines après votre intervention. L’évacuation de petits caillots n’est pas rare et sans importance si cela ne dure pas.
Il vous est recommandé d’utiliser des serviettes périodiques plutôt que des tampons qui entraineraient un risque infectieux plus important.
Le retour à vos activités professionnelles ou sportives dépend du type d’activité que vous avez.
La récupération de cette voie d’abord est rapide et la convalescence dépasse rarement 15 jours.
Si vous n’êtes pas ménopausée avant l’intervention, la principale manifestation sera l’absence de règles et l’impossibilité de
grossesse, ce qui ne signifie pas que vous serez ménopausée :
• Si les ovaires sont laissés en place, leur fonction persistera jusqu’à la ménopause naturelle. Vous n’aurez ni bouffées de
chaleur ni autre manifestation de ménopause ;
• Si les ovaires sont retirés, l’intervention entraîne une ménopause et vous pourrez avoir ensuite des manifestations telles que des bouffées de chaleur. Vous pourrez discuter avec votre médecin de la possibilité d’un traitement médical substitutif.
Si vous êtes ménopausée avant l’intervention, il n’y aura pas de modifications particulières après. Dans tous les cas, l’hystérectomie ne modifie pas la possibilité ni la qualité des rapports sexuels.
Après la sortie, il est recommandé d’attendre la visite postopératoire un mois après l’intervention pour reprendre les activités sexuelles. Les rapports sexuels seront autorisés 4 à 6 semaines après l’intervention afin de permettre à la cicatrice vaginale d’être suffisamment solide.
L’hystérectomie est une intervention courante et bien maîtrisée dont le déroulement est simple dans la majorité des cas.
La voie d’abord peut être modifiée selon les constatations faites au cours de l’intervention.
Une ouverture de l’abdomen (laparoconvertion) peut parfois s’avérer nécessaire alors que l’intervention était prévue par voie basse.
En cours de l’opération des lésions d’organes de voisinage de l’utérus peuvent se produire de manière exceptionnelle : blessure intestinale, des voies urinaires ou des vaisseaux sanguins, nécessitant une prise en charge chirurgicale spécifique.
Dans le cas exceptionnel d’hémorragie pouvant menacer la vie, une transfusion sanguine ou de produits dérivés du sang peut être rendu nécessaire.
Comme toute chirurgie, cette intervention peut comporter très exceptionnellement un risque vital ou des séquelles graves.
Quels sont les symptômes qui pourraient vous inquiéter après le retour à la maison ?
Si vous avez des brûlures pour uriner ou si vous urinez fréquemment cela peut être dû à une infection urinaire ; il faudra donc consulter votre médecin traitant afin de faire une analyse bactériologique des urines.
Un saignement vaginal anormal ou malodorant, voire une température élevée peuvent être la cause d’une infection ou d’un hématome qui pourrait s’être surinfecté. Dans ce cas il faudra consulter votre chirurgien afin de juger de cette complication.
Si vous avez des nausées, des vomissements avec un épisode de fièvre il vous faudra également consulter votre chirurgien.
Si des douleurs au niveau des mollets ou une difficulté à respirer survenait, il faudrait faire appel rapidement à votre médecin traitant.
Si les ovaires ont été retirés, il se peut que vous ressentiez une sécheresse vaginale qui pourrait être compensée par des lubrifiants ou un traitement hormonal substitutif que votre médecin pourrait vous prescrire.
Certains risques peuvent être favorisés par votre état, vos antécédents ou par un traitement pris avant l’opération. Il est impératif d’informer le médecin de vos antécédents personnels et familiaux et de l’ensemble des traitements et médicaments que vous prenez.
Cette feuille d’information ne peut sans doute pas répondre à toutes vos interrogations. Dans tous les cas, n’hésitez pas à poser au médecin toutes les questions qui vous viennent à l’esprit, oralement ou par écrit.